オシゴト整形外科医です。
毎回、ステム周囲骨折を見るたびに、診察室で分類を確認していたため、「いい加減どこかにまとめなくては!」と思いながらここまできました。
有名どころではVancouver分類ですが、日本発のBaba分類も秀逸です。




 大腿骨ステムインプラント周囲骨折治療方針〜フローチャートシステム〜
大腿骨ステムインプラント周囲骨折治療方針〜フローチャートシステム〜
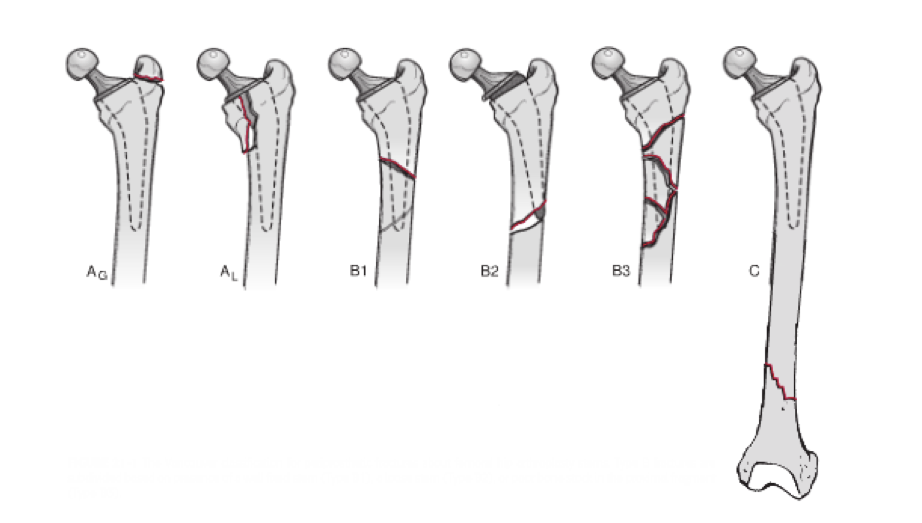
Vancouver分類
骨折型、ステムと骨折線の関係性・ステムの緩みの有無で分類されています。
type AからCまでの分類は、骨折線とインプラントの位置関係についての分類。
B1〜3は、1がインプラントの緩みなし。2が緩みあり。3が骨欠損を伴うような粉砕骨折で普通はインプラントが緩んでいる状態。のようです。
Cはインプラントの遠位での骨折となります。
術前に一番迷うのは、B1かB2かという問題です。
B1は骨接合のみで対応可能ですが、B2になるとインプラントの再置換が必要になるため、術中の手間や手術時間、事前の準備が大きくかわります。
実際、術中に展開してからB1からB2に診断が変わる症例もあるようで、その対応には苦慮してきました。
Baba分類
一方、順天堂大学の馬場智規先生が提唱されました、「Babaの分類」では、大腿骨ステムの種類によっても分類されています。
まず、type1とtype2については、cementless stemとcemented stemでの分類となっています。
次に、cementless stemであるtype1はポーラス部分に骨折線が及んでいるかどうかで、骨とインプラントの固定性を判断し、骨接合のみで対応可能か?(ポーラス部分の骨折線がない、つまりインプラントのゆるみなし)、骨接合+stem revisionが必要か?(ポーラス部分の骨折線及ぶ、つまりインプラントのゆるみあり)を判断しています。
さらに、cemented stemでは、安定性にセメント全体が寄与していると考え、セメントに骨折線が及んでいる場合にはインプラントも緩んでいるという判断になっています。
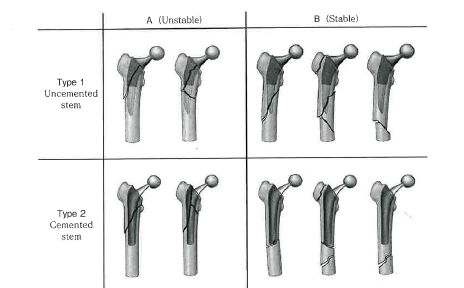
まとめますと、
- インプラントのゆるみを、cementless stem、cememted stemのそれぞれの安定性に寄与する部分に骨折線が及んでいるかで判断
- cementless stem(type 1)では、ポーラス部分がインプラントの安定性に寄与
- cemented stem(type 2)ではセメント全てがインプラントの安定性に寄与
- Aは、安定性に寄与する部分に骨折線。Bは安定性に寄与しない部分に骨折線
- Aは、骨接合+インプラントrevision。Bは骨接合のみで対応
一方で、taper形状のcement stemの場合、セメントにかかる圧のほとんどが近位側にかかっているデータを個人的にもっているため、「遠位のセメント部分”のみ”にかかる骨折線も、すべてrevisionが必要なのか?」という疑問が残りました。
骨接合のみや、骨接合+strykerのshort stemのrevisionなどでの対応は難しいのか?など、さらなる検証の可能性も考えてしまいます。
追記:改訂Baba分類
そうこうしているうちに、改訂されていることに気が付きましたので記載します。
改訂内容は、
- セメントステムで、遠位のみの骨折線であればtypeB(stable)
- セメントステムで、近位に骨折線がある・及ぶ場合にはtypeA(unstable)
- セメントレスステムで、大転子に骨折線がある場合、ステム近位のAPで内側より2/3以上外側まで骨折線であればtypeA(stable)
最後の「 大転子に骨折線がある場合」は以下の図のとおりです。
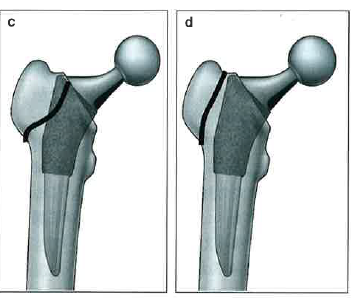
上記の右の図(d)は、これまで通りstableです。問題は、左の図(c)。
これまでは、ポーラス部分に骨折線がかかる時点でunstableとされていましたが、今回の改訂では骨折線が内側2/3まで及んでいないため、stableとなります。
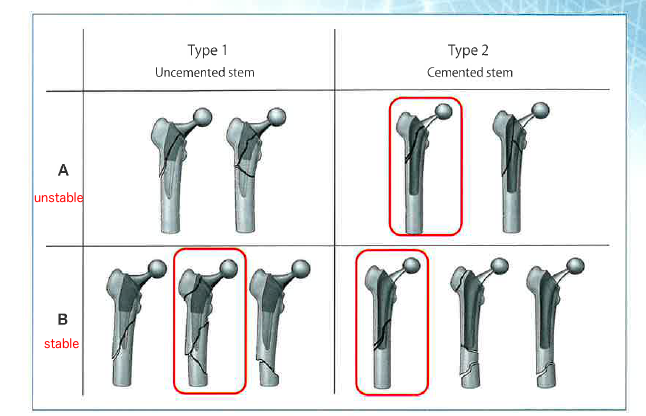
まとめると、下図のようになります。
改訂前のBaba分類とは、行と列が入れ替わっていますので、注意が必要です。
また、評価は必ずCTを撮影することが前提になっています!
まとめ
日本発の分類が広がっていき、世界のBabaの分類になればと考えています。
高齢者が激増し、インプラント周囲骨折の問題が散見される日本が、このような問題の解決先を世界に先駆けて発信できていければいいですね。


コメントをどうぞ



